
Wo Dankbarkeit und Ungeduld im selben Wartezimmer sitzen
Im Notfallzentrum des Kantonsspitals St.Gallen fallen innerhalb weniger Minuten wegweisende Entscheide – oft unter grossem Druck. In der Triage ordnet Pflegefachfrau Angela Popp Beschwerden ein, misst Vitalwerte und bestimmt die Dringlichkeit der Behandlung. Ihre Frühschicht zeigt, wie schnell ein scheinbar ruhiger Tag an seine Grenzen kommt.
Autorin: Ambra Elia
Titelbild: Pflegefachfrau Angela Popp entscheidet in der Triage, wer warten kann – und wer nicht. Bild: Benjamin Manser
Es gibt diesen Geruch. Wer schon einmal im Wartezimmer eines Spitals gesessen hat, kennt ihn. An diesem Freitagmorgen um sieben hängt er auch in der Umkleide des Notfallzentrums am Kantonsspital St.Gallen. Pflegerin Angela Popp zieht die weissen Hosen an, greift nach dem blauen T-Shirt. Neben ihr reden zwei Kolleginnen über das Wetter. Das Wartezimmer ist noch leer. Es bleibt selten so.
Popp geht durch die Schiebetüren, vorbei an den ersten Stimmen der Frühschicht, die aus den Gängen dringen. Einige Pflegende und Ärztinnen sind noch von der Nachtschicht da, andere kommen gerade erst an. Auf dem Korridor ruft ihr eine Kollegin ein «Guten Morgen, Angela» zu. «Guten Morgen», sagt Popp und bleibt kurz stehen. «Hilf mir schnell – dein Name?» Es arbeiten so viele Menschen im Notfallzentrum, dass sie manchmal Gesichter schneller zuordnet als Namen.
Heute ist Popp für die Triage eingeteilt. Wer sich am Empfang anmeldet, landet als Erstes bei ihr. Sie misst Blutdruck, Puls, Temperatur, hört sich die Beschwerden an – und entscheidet, wie dringend jemand Hilfe braucht. Manche Patienten können warten. Andere nicht. Ein Triage-Schema mit fünf Dringlichkeitsstufen gibt die Richtung vor, doch Popp verlässt sich nicht allein darauf. Am Ende entscheidet oft ihre langjährige Erfahrung, zu erkennen, wer sofort Hilfe braucht.
Mit einem «Pfnüsel» in den Notfall
An manchen Tagen seien im Wartezimmer keine Stühle mehr frei. «Dann stehen die Patienten im Gang», sagt Popp. Verständnis gebe es dafür selten. Beschimpfungen während der Triage seien keine Ausnahme mehr. «Viele wissen nicht, weshalb jemand vor ihnen drankommt.»
Langsam füllt sich das Wartezimmer. Popp holt den ersten Patienten in die Triage. Er setzt sich, erzählt von Brennen beim Wasserlassen, häufigem Harndrang, Bauchschmerzen. Popp fragt ihn, ob er bereits beim Hausarzt war. Er sagt: «Hausarzt? Brauche ich nicht.» Solche Antworten hört sie immer öfter. Früher hätten Menschen oft ein langjähriges Verhältnis zu ihrer Hausärztin oder ihrem Hausarzt gehabt. Heute fehlt dieses vielen – vor allem, weil es zu wenige gibt.
Gleichzeitig beobachtet sie, dass manche Patientinnen und Patienten am Abend lieber direkt in den Notfall gehen – selbst mit einem simplen Pfnüsel. Dies aus Angst, bei einem Arztbesuch während der Arbeitszeit Probleme mit dem Chef zu bekommen. Hinzu komme, dass gerade Menschen mit Migrations- oder Fluchthintergrund das Schweizer Gesundheitssystem oft nicht kennen und teilweise gar nicht wüssten, dass sie sich in gewissen Fällen zuerst an eine Hausärztin oder einen Hausarzt wenden sollten.




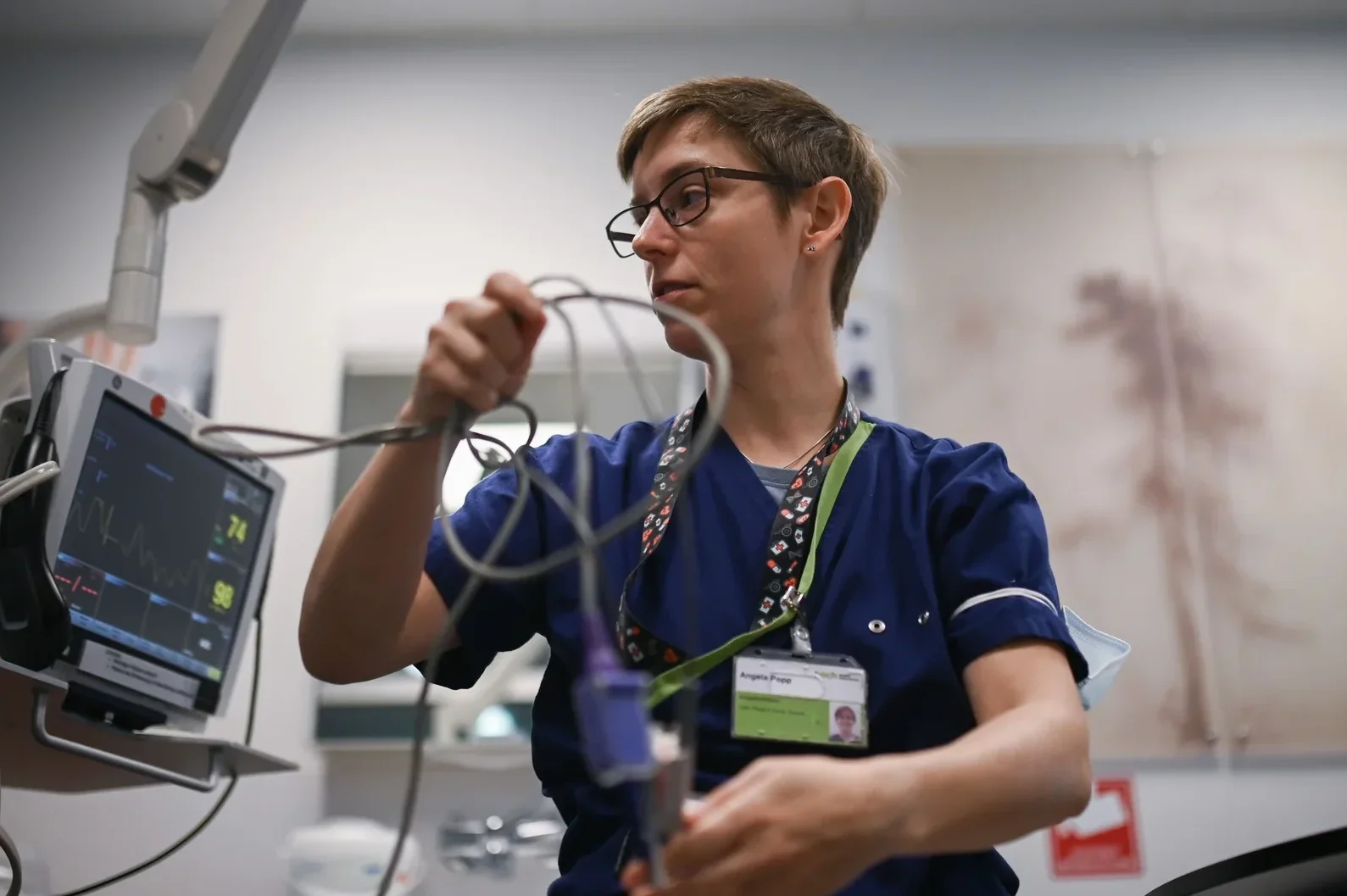

Wenn Sorgen laut werden
Popp ruft den nächsten Patienten auf und fragt, was ihn in den Notfall führt. Er habe Bauchschmerzen und sei deswegen schon in der Woche zuvor hier gewesen. «Schauen Sie doch selbst in Ihrem Computer nach», sagt er. Popp bleibt ruhig. Sie kennt diesen Ton – und weiss, dass viele Patientinnen und Patienten gereizt reagieren, wenn sie sich Sorgen um ihre Gesundheit machen.
Kurz darauf folgt die nächste Patientin. Eine Frau, die zum Frühstück eine Flasche Whisky getrunken und nun beschlossen hat, erneut einen Entzug zu beginnen. Sie steht mit einem Koffer vor Popp, die Augen rot vom Weinen, die Schminke verwischt. «Mein Sohn hat heute Geburtstag», sagt sie leise. «Ich weiss nicht mehr weiter.» Popp hört zu. Ruhig, verständnisvoll – aber immer in der Rolle der Pflegerin, nicht der Therapeutin. Als die zehnminütige Triage vorbei ist, lächelt die Frau zum ersten Mal und bedankt sich bei Popp.
An einem durchschnittlichen Tag behandelt das Notfallzentrum 135 Patientinnen und Patienten. «An Spitzentagen triagieren wir bis zu 70 pro Schicht», sagt Popp. Auf dem Monitor vor ihr erscheinen die nächsten Anmeldungen – Fälle vom Rettungsdienst, Überweisungen von Hausärzten und die Namen der Menschen, die sich in den sechs Wartezimmern befinden.
Ein Mann begleitet seinen Vater in den Notfall. Er habe seit drei Tagen Schluckauf, sagt der Sohn. «Wie stark sind die Schmerzen von eins bis zehn?», fragt Popp. «Drei», übersetzt der Sohn. Am Vortag seien sie bereits hier gewesen. Popp stuft den Fall als nicht dringend ein. «Vielleicht müssen Sie einen Augenblick warten», sagt sie. Der Sohn verzieht das Gesicht. «Gestern mussten wir schon drei Stunden warten.»
Infografik: Ambra Elia
Jeder Platz zählt
Das Notfallzentrum verfügt über 34 Behandlungszimmer, vier davon sind Schockräume. Dort werden schwer verunfallte oder lebensbedrohlich erkrankte Menschen sofort stabilisiert. Gegen zehn Uhr kommt die Schichtleiterin in die Triage. Sie sieht, wo welcher Patient steht, erhält die Anmeldungen der Rega und des Rettungsdiensts, organisiert Abläufe und versucht zusammen mit den Notfallmedizinern die Plätze so zu koordinieren, dass niemand länger wartet als nötig.
Heute hat die Schichtleiterin schlechte Nachrichten: «Angela, wir haben keine Schockräume mehr frei.» In den Räumen liegen zwei Männer mit Schlaganfällen, ein Mann mit Herzinfarkt und eine Frau im septischen Schock. Zwei der Patienten müssten auf die Intensivstation verlegt werden, doch Haus 03 und Haus 07 sind beide voll.
Wie aufs Stichwort rutscht ein Techniker des Spitals vor dem Eingang im Schnee aus und bricht sich den Oberschenkel. Ein weiterer Fall, der eigentlich sofort einen Platz bräuchte. Für Popp bedeutet die Bettenknappheit, dass sie Patientinnen und Patienten in der Triage früh darauf hinweisen muss, dass es zu Verzögerungen kommen wird. «Wir verheimlichen das den Patienten nicht», sagt sie.
Wenn keine Betten frei sind, versuche das Team, Patientinnen und Patienten nach Hause, an einen anderen Standort oder zu Spezialistinnen zu verlegen. Oft brauche es für den Transport den Rettungsdienst – und der ist genau in solchen Situationen oftmals auch nicht verfügbar. «Es ist ein Rattenschwanz», sagt Popp. An diesem Freitag sei es zwar überraschend ruhig. Doch selbst an solchen Tagen reichten wenige zusätzliche Fälle, um das System an seine Grenzen zu bringen. Weil es am Wochenende kaum Austritte gibt, ist Bettenknappheit an einem Freitag für sie «die absolute Katastrophe».
Umstrittene Bagatellegebühr: Parlament sucht nach Lösungen für Notfälle
Die Notfallstationen sind überlastet – eine mögliche Lösung ist die Bagatellegebühr. Seit Jahren streitet das Parlament darüber. Befürworter sehen darin eine Entlastung für die Spitäler, Kritiker warnen vor sozialen Folgen.
Nachts wird es stiller, aber nicht ruhiger
Doch selbst wenn genügend Betten frei wären, bliebe der Notfall selten ruhig. In den Schockräumen binden akute Fälle viel Personal – sodass selbst freie Betten wenig nützen, wenn die nötigen Fachpersonen fehlen. Und das führe wiederum zu Verzögerungen im Wartezimmer.
Was tagsüber vor allem körperliche Notfälle sind, sind nachts oft seelische Krisen: Menschen, die einsam sind, überfordert, verängstigt. Manche kommen mit Schmerzen, andere mit Schlaflosigkeit, wieder andere, denen das Leben für einen Moment entgleitet. Seit der Coronapandemie habe das zugenommen. Körperliche Beschwerden und seelische Krisen stünden hier oft nebeneinander – und manchmal gingen sie ineinander über.
Für Popp und ihre Kolleginnen und Kollegen gehört all das zum Arbeitsalltag. Sie sprechen mit Menschen, die einfach jemanden brauchen, der ihnen zuhört – und mit solchen, deren Not erst sichtbar wird, wenn das Notfallteam nachhakt. Und trotz der Belastung, der Hektik und der Aggressionen, die ihr begegnen, sagt Popp: «Es ist ein unglaublich erfüllender Beruf.»
Nach der Schicht zieht sich Popp wieder um und gibt ihre Arbeitskleider in die Wäsche. Es ist der Moment des Übergangs, zurück in ein anderes Leben – ausserhalb dieser Räume, in denen sie täglich mit Verletzungen, Sorgen und Geschichten konfrontiert wird. «Manchmal gehe ich müde nach Hause», sagt sie, «aber selten ohne das Gefühl, jemandem geholfen zu haben.» Zusammen mit der Uniform legt sie auch ihren Arbeitstag ab.
«Viele Patienten sind fordernder geworden»
Mehr Platz, mehr Behandlungszimmer und trotzdem Engpässe: Dr. Elke Schmidt, ärztliche Leiterin des Notfallzentrums am Kantonsspital St.Gallen, erklärt, warum der Notfallbetrieb so fragil ist und weshalb die grösste Herausforderung nicht aus Beton besteht.
Frau Schmidt, selbst an Tagen, die vergleichsweise ruhig beginnen, entstehen im Notfall Engpässe. Woran liegt das?
Der Notfallbetrieb ist stark von Gleichzeitigkeit abhängig. Es braucht oft nur wenige zusätzliche Fälle, um Abläufe ins Stocken zu bringen – etwa mehrere Patientinnen und Patienten mit hohem Behandlungsbedarf zur gleichen Zeit. Ein ruhiger Beginn heisst nicht, dass der Tag entspannt bleibt. Die Kapazitäten sind begrenzt und Puffer gibt es kaum.

Das Notfallzentrum wurde im Rahmen der laufenden Umbauschritte am Kantonsspital bereits erweitert, weitere Neubauten sind geplant. Was bringen mehr Platz und Behandlungszimmer, wenn gleichzeitig Personal fehlt?
Zu wenig Platz macht den Betrieb zusätzlich herausfordernd. Gleichzeitig ist klar: Der entscheidende Engpass ist nicht allein die Infrastruktur, sondern die qualifizierten Fachkräfte, die sie betreibt.
Weshalb ist es aktuell so schwierig, im Notfall qualifiziertes Personal zu finden?
Die Arbeit im Notfall ist körperlich und psychisch sehr anspruchsvoll, mit unregelmässigen Arbeitszeiten und hoher Verantwortung. Gleichzeitig hat sich der Arbeitsmarkt verändert: Gerade jüngere Fachpersonen legen heute stärker Wert auf eine ausgewogene Work-Life-Balance. Zudem hat die intensive Zeit während der Coronapandemie dazu geführt, dass ein Teil des Pflegepersonals den Beruf ganz verlassen oder in andere Bereiche gewechselt hat.
Anfang Jahr ist der Schweizer Film «Die Heldin» in die Kinos gekommen, in dem eine Pflegefachfrau im Mittelpunkt steht. Tragen solche Filme aus Ihrer Sicht dazu bei, den Pflegeberuf attraktiver zu machen – und helfen sie auch bei der Rekrutierung von Personal?
Es ist grundsätzlich positiv, wenn der Pflegeberuf mediale Anerkennung erhält. Aus unserer Sicht wirkt «Die Heldin» für potenzielles neues Pflegepersonal jedoch eher abschreckend, weil viele Situationen stark zugespitzt dargestellt werden. Natürlich erleben wir im Notfall belastende Tage – aber wir arbeiten nicht täglich am Rand der Überforderung.
Beobachten Sie im Notfallzentrum Veränderungen im Verhalten oder in den Erwartungen der Patientinnen und Patienten in den vergangenen Jahren?
Viele Patientinnen und Patienten sind heute besser informiert, kommen mit klaren Erwartungen – und teilweise auch mit weniger Geduld. Gleichzeitig sind Sorgen und Unsicherheiten grösser geworden. Das führt dazu, dass Wartezeiten schneller als Zumutung empfunden werden. Die meisten reagieren verständnisvoll, wenn wir ihnen die Abläufe erklären, insgesamt sind aber viele Patientinnen und Patienten fordernder geworden.
Wo stösst das Notfallzentrum aktuell an Grenzen – und was lässt sich realistisch verbessern?
Kurzfristig können wir Abläufe optimieren und die Kommunikation mit den Patientinnen und Patienten weiter verbessern. Die strukturellen Probleme – etwa Personalmangel oder fehlende Anschlusslösungen – lassen sich jedoch nicht allein im Notfall lösen. Dafür braucht es das Zusammenspiel des gesamten Gesundheitssystems. (ame)

Mein Name ist Ambra Elia, ich bin Online-Redaktorin beim St.Galler Tagblatt und studiere Journalismus an der ZHAW. In meinen Beiträgen befasse ich mich vor allem mit Alltags-, Kultur- und Regionalthemen aus der Ostschweiz. Ich freue mich, Leserinnen und Leser mit meinen Texten durch die Vielfalt unserer Region zu begleiten.